整形外科
―新しい整形外科の風を沖縄へ―
確かな技術と心を込めた医療をあなたへ
World Standardの整形外科医療をお届けします
整形外科について
当院整形外科は4名の常勤医が在籍し、各分野のスペシャリストである非常勤医数名が勤務し、日本整形外科学会専門医を取得しております。日本整形外科学会専門医は学会承認のもと、各分野に対応すると同時に疾病予防に留意し、常に最新の医学を取り入れ、質の高い医療を皆様に提供するように努めております。
当科の最大の特徴の一つは入院期間です。通常整形手術を行う病院では、手術後・骨折後に短期で転院・退院となることが多いですが、当院では、リハビリテーション病棟(地域包括ケア病床、療養型病床)を併設しており、しっかりとした日常生活レベルを確保するまで入院加療継続が可能です。患者様のニーズに合わせて、早期退院も、日常生活レベル確保してからの退院も、どちらでも対応ができます。入院から外来まで同じスタッフが加療を継続できる事も強みです。
手術加療はもちろんのこと、保存加療にも積極的に取り組んでいます。最近マスコミでも取り上げられる、ロコモティブシンドローム(ロコモ)に対し充実したリハビリテーション施設・スタッフを活かした対応を行っています。近年高齢化に伴い急増している骨粗鬆症や、また関節リウマチに対しても、最新の知見に則った投薬加療を行っています。
関節外科は当院の最も得意とする分野の一つです。沖縄県で初めて、全国10番目に手術支援ロボット「Mako」を導入しました。スタッフの症例経験は県内随一であり、「最先端医療」の豊富な経験に基づき、最小侵襲手術をはじめ、いかなる手術にも対応しています。脊椎外科は全国有数の脊椎専門施設で研修を積んだスタッフが豊富な経験に基づき加療しています。
スポーツ医学についても、保存加療から最小侵襲関節鏡手術まで、全て最新の知見と技術に則った加療を行っています。
特にMIS-THAや、TKA, UKAは県内屈指の実績をあげています。
当科が県内で初めて導入した加療ですが、
手術支援ロボット「Mako」
再生医療PRP・APS治療
AMIS-THA
先進医療(実物大臓器立体モデルによる手術支援)認定施設
オーダーメイド人工膝関節置換術(TKA)
Oxford式単顆型人工膝関節置換術(UKA)
MIPO
手関節骨折に対する髄内釘
など、県内では先駆けて当院が導入しております。
今後も全国標準の加療を導入していく予定です。
2014年~脊椎専門医手術、2019年~脊椎専門外来を開始しております。脊椎手術件数は増加しており、大変高いご評価を頂いております。小児から高齢者まで、まずはお気軽にご相談ください。
外傷外科
外傷とは
外からの大きな力により起きた組織の損傷を指します。
整形外科領域ではその中でも、
① 骨(骨折)
② 靭帯(捻挫=靭帯損傷、靭帯断裂)
③ 関節包損傷
④ 軟骨(軟骨損傷)
などをみます。
骨折
骨折や捻挫などの外傷はどの年齢でも起こりうるものですが、近年、骨粗鬆(骨がもろいこと)が関連した高齢者骨折が問題となっています。高齢者に多い骨折の主なものとしては、
・大腿骨頚部・転子部骨折(股関節の骨折)
・橈骨遠位端骨折(手関節の骨折)
・上腕骨近位端骨折(肩関節の骨折)
・腰椎圧迫骨折
などが挙げられます。
主に高齢者に施行される人工関節(股・膝)術後の大腿骨骨幹部・顆上骨折(人工関節周辺骨折)も増えています。特に下肢骨折は寝たきり原因の一つであり、これを回避するためにはできるだけ早期の機能回復が求められます。また、ギプス固定で長期間関節を固定してしまうとギプス除去後の関節拘縮・機能低下は避けられません。
当院では機能障害を最小限に抑えるため、可及的早期に積極的に手術加療を行い、術翌日よりリハビリを導入しております。退院後の定期的なfollow upについても原則として当院で行っており、受傷から回復まで一貫した治療が可能です。手術内容については骨粗鬆を考慮し、初期固定力のよい手術方法を選択し、また骨折型に応じて最適な固定法を行えるように複数の手術方法で対応しています。
例えば橈骨遠位端骨折の場合、関節外骨折で骨折部に粉砕がないような骨折であれば、従来は徒手整復を行いギプス(もしくはシーネ)固定を数週間した後に可動域訓練を開始しておりましたが、骨折部の転位(ずれ)・短縮や手関節の拘縮といった問題点がありました。現在は初期固定の良いロッキングプレートを用いた固定や低侵襲な髄内釘での固定を選択しております。この髄内釘は2006年に日本で採用となりましたが、県内では当院が最も早く導入しました。
術後は患部の安定目的で約1週間程度シーネ固定を行うこともありますが、その後は従来の保存的療法とは異なり、シーネを行わず、むしろ積極的に手関節の可動域訓練を行っています。
その他の四肢骨折については、骨折型により適応があれば、初期固定力のよいロッキングプレートを低侵襲に固定する方法(MIPO)を積極的に導入し、術翌日よりリハビリテーションを開始し、早期の機能回復にも努めています。
人工関節周辺骨折についても元の人工関節に不安定性が認められない場合はMIPOを導入し、低侵襲かつ人工関節の温存に努めています。
腰椎圧迫骨折については椎体の更なる圧潰(つぶれ)を防ぐために、受傷早期には骨折部位に圧迫がかからないようコルセットを作成するのみならず、新しい骨粗鬆症治療薬である皮下注射による骨形成促進剤を組み合わせて使用しております。
通常の外来枠以外でも救急受入対応もしておりますので新鮮骨折・外傷の治療でお困りの際には是非一度ご相談ください。
捻挫(靭帯損傷)
関節に無理な力が加わると、その袋(関節包)やその周りの靭帯に損傷をきたします。靭帯損傷がいわゆる捻挫にあたります。靭帯の損傷がひどければ断裂していることもあります。また腫れや内出血がひどい場合には骨折を合併していることも少なくありません。靱帯断裂がひどく関節の不安定性がある場合には、ギプスなどの固定や、手術を要することもありますが、いい加減に終わらせてしまうと、将来的に関節の変形を来すこともあります。
関節不安定化が慢性化した場合にはより大きな手術を要することになります。このような外傷でお困りの際には是非ご相談ください。
脱臼
骨折と同じく強い外力を受ける事により、骨自体ではなく、骨の継ぎ目である関節の袋が破れて、骨同士の位置がずれてしまうことをいいます。同時に骨折を合併する事も少なくありません。症状は強い痛み、変形、関節運動制限を認めます。骨同士のずれは大きい事も多く、その際に付近の血管や神経を痛める事もあります。神経血管損傷は一度痛みきってしまうと戻らなくなる事もあるため、基本的に可及的速やかに脱臼は整復するべきと考えられております。同時に骨折を合併する事も少なくなく、その場合の多くに手術を要します。治療が遅れたり、整復後に適切な治療がなされない場合、関節のゆるさや、反復脱臼の原因となり、場合によって関節の変形に至る事もあります。この判断は長期的な結果に大きな影響を及ぼす可能性があるため、専門医の診察を受ける事をお勧めします。
当院では患者様の状態が許される範囲で、麻酔を併用し可及的痛みが少なくなるような整復治療を心がけています。
関節外科・リウマチ外科
日本人工関節学会認定施設
当院は人工関節専門施設としての認定を受けております。
・人工股関節全置換術(Total Hip Arthroplasty:THA):症例数県内2位
・人工膝関節全置換術(Total Knee Arthroplasty:TKA):症例数県内3位
・人工膝関節単顆置換術(Unicompartmental Knee Arthroplasty:UKA):症例数県内1位
・人工関節全体でも県内3位の症例数となっております。
人工関節置換術
当院は沖縄県で初めて手術支援ロボット「Mako」を導入しました。これを使用することで、より正確にインプラント設置できるようになりました。
人工股関節全置換術(Total Hip Arthroplasty:THA)
人工膝関節全置換術(Total Knee Arthroplasty:TKA)
人工膝関節単顆置換術(Unicompartmental Knee Arthroplasty:UKA)
に力を入れています。
症例によりMIS(Minimally invasive surgery)を施行しています。Direct Anterior Approachや、Anterior Minimally Invasive SurgeryによるTHA、Subvastus ApproachによるTKA、UKA、筋肉などの軟部組織をできるだけ傷めない手術を心がけており、術後の筋力回復や疼痛緩和に非常に効果が出ています。
原則、手術後の定期的なフォローアップも当院で行います。極めて大事なことですが、人工関節を入れた方はゆるみの可能性があります。そのため定期的なレントゲンチェックは必須です。すなわち執刀医とは一生のお付き合いが必要です。ゆるみは放置すると骨溶解が悪化し、手遅れがありえます。他院術後に全くフォローをされていない方が散見されます。他院術後でも、まずはお気軽にご相談ください。
股関節
当院では股関節専門施設で股関節外科を中心に研修してきた山内が、股関節のいかなる疾患に対しても全国的にも最先端の加療を行います。変形性股関節症、大腿骨頭壊死症、寛骨臼形成不全、股関節リウマチ、人工股関節ゆるみ、他にも外傷も含めた諸々の股関節疾患に対応します。
まずは手術をせずに済むような保存加療を積極的に行います。手術は人工股関節全置換術(THA)、人工股関節再置換術、各種骨切り術など行っています。
特にTHAは豊富な症例経験に基づき、原則として手術支援ロボット「Mako」を利用し、最小侵襲手術(MIS)を行っています。早期回復、早期社会復帰が可能になっています。人工股関節の最大の問題の一つである脱臼に対しても、最先端の手術手技を駆使することで、脱臼率を大幅に低下させることで、日常の生活制限もほぼなくすことが可能となります。
必要時は股関節鏡も施行しています。股関節疾患についてお困りの方、術後の生活制限を懸念して手術を悩んでおられる方、他院経過が思わしくない方も、当院では必ずやご期待に添う結果をお出し致します。お気軽にご相談ください。
膝関節
当院では整形外科常勤4名と膝関節専門医が非常勤として在籍しており、全ての膝関節疾患に対して、包括的な加療を行っています。外傷はもちろん、変形やリウマチに対しても、積極的な保存加療を行います。必要な場合には、手術療法も行います。人工関節置換術や、高位脛骨骨切り術などを施行します。
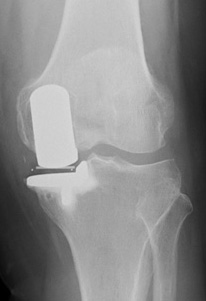
人工関節は、変形に対して一般的に施行される人工膝関節全置換術(TKA)だけではなく、変形が片側だけの場合は、人工膝関節単顆置換術(UKA)を導入しています。当院ではモバイルのOxford型UKAを県内で初めて導入し、県内随一の実績を挙げています。
TKAは手術支援ロボット「Mako」を使用しています。術前CTデータを使用し、ロボット併用手術を行っています。インプラントを正確に設置できるだけでなく、手術時間短縮にもつながります。TKAもTHA同様、必要以上に創部や筋を切離することなく、アプローチ(進入法)も県内ではほとんど行われていない筋非切離のSubVastus(SVA)法をはじめ、症例に応じて対応しています。長期に安定した成績を実現するために膝周囲の軟部組織バランスまで考慮し、日常生活レベルをしっかりと保てるような丁寧なTKAを施行しています。
高位脛骨骨切り術(HTO)は適応は限られますが、当院では県内で先駆けて手術を導入致しました。
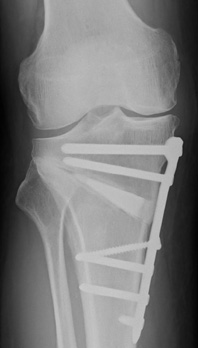
半月板損傷や前十字靱帯(ACL)損傷などのスポーツ外傷も全国標準の加療をしています。半月板損傷は、積極的に低侵襲な関節鏡での加療を行っています。靱帯損傷はスポーツで受傷することが多く、競技復帰を目指す方が多いですが、残念ながら他院術後の結果が思わしくなく、当院に相談される方も多いのが実情です。当院では、プロスポーツ選手に対しても多数執刀経験のある医師が、ACL(前十字靭帯)損傷を主とした靭帯損傷に対する関節鏡手術に精通しており、低侵襲で安定した結果を出しており、高いスポーツ復帰率を実現しております。上記の疾患ならびにその他の膝関節疾患でお悩みの方はまずはお気軽にご相談下さい。
関節リウマチ/リウマチ外科
人間に備わっている、体内への異物を攻撃するシステム(抗原抗体反応)が異常をきたして、本人の細胞を攻撃してしまう病気を「膠原病(こうげんびょう)」といいます。その膠原病の中でも、関節を中心に攻撃するのが関節リウマチです。本人の細胞を攻撃してしまうので、本人の細胞が存在する全身関節に攻撃を加え、徐々に関節を壊していきます。壊れてしまった関節は元に戻すことはできません。
関節リウマチ自体の治療は、関節が壊れる前にその攻撃を抑えることが目標となります。以前は攻撃によって起きた炎症を抑えるだけのステロイドや消炎鎮痛剤のみ投与でしたが、近年は免疫抑制剤や、さらに強力な生物製剤を用いた新しい治療が出てきており、積極的にリウマチの活動性を抑える治療が中心となってきています。しかしながら強力な治療は、副作用を出す事があります。そのため関節リウマチの治療には最新の知識が不可欠となります。
当院ではリウマチ専門医が、関節リウマチに対する加療を行います。関節リウマチ自体の活動性が抑えられても、壊れた関節はもとには戻らないため、関節破壊が強い場合には、人工関節置換術などの手術療法も行います。関節リウマチに対しては、総合的な治療が必要となります。是非当院整形外科にご相談ください。
脊椎外科
変形性脊椎症
加齢とともに脊椎(背骨)の間にある軟骨(椎間板など)がすり減ってきて、骨同士が擦れ合って骨が変形している状態です。頸椎なら首の痛みを、腰椎なら腰の痛みを起こしたりします。さらに変形がひどくなると、骨が出っ張ってきてそばを走っている神経に触ったりします。脊椎の中を走っている神経はたくさんあり、症状を出している神経を同定するのは大変困難です。そのため漫然とした加療が継続され、手術に移行すべき時期や方法を間違えることがあります。正確な診断には、脊椎外科トレーニングをきちんと受けている医師の診察を要します。
また変形によって脊柱配列が悪化すると、周りの筋肉や靱帯に悪影響を及ぼし慢性的な痛みを引き起こしたり、骨がもろい場合には骨自体に無理な力が加わって圧迫骨折を起こす事があります。体の中心の脊椎に変形が起こると、様々な悪影響を及ぼす可能性があります。近年よく言われるhip-spine syndromeなどを起こし、下肢関節への影響も懸念されます。これを避けるためには、筋力強化を含む適切な運動療法や、薬物療法などを要します。
当院では充実したリハビリテーションスタッフと施設により、筋力強化や物理療法などの理学療法を行い、対応にあたっております。
脊柱管狭窄症
前述の変形がベースとなり、脊椎内の神経が通っているトンネル(=脊柱管)が狭くなる状態です。頸・胸椎部では脊髄神経が、腰椎では馬尾神経が通っており、それぞれの症状を呈します。頸椎では、軽傷の場合、手・足先のしびれや歩行時のつまづきやすさなどが出現し、重症になると手足の強い痛み・しびれや、麻痺を引き起こします。腰椎では、下肢症状が中心となります。
通常ゆっくり進行しますが、外傷を契機に一気に悪化することがあり、ひどい場合には手足が動かなくなる脊髄損傷になる場合もあります。重度の場合には、手術をしても思ったような回復が得られないことがあります。そのため早期診断・早期加療が大変重要です。
当院では正確な診断に基づき、リハビリテーションやペインクリニックと連携を取り治療します。それだけで効果不良の場合には、手術療法も施行しております。
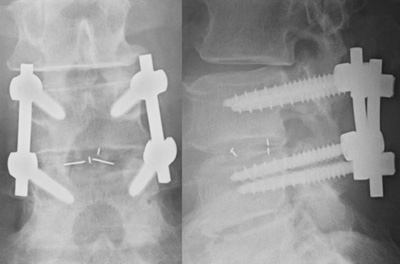
椎間板ヘルニア
脊椎は一つの骨できているわけではなく、頚部では7個、胸部で12個、腰部で5個の脊椎からなりたっており、それぞれの脊椎の間は柔らかい軟骨で連結されている事で可動性を得ています。脊椎同士の軟骨を椎間板と呼びますが、それが加齢等でいたんでくると柔軟性を失い、外力が加わった時に軟骨の一部が外に飛び出てしまう事があります。本来はこれ自体をヘルニアと言いますが、一般的には飛び出た軟骨が神経に触って症状を出すことをヘルニアと呼びます。椎間板ヘルニアが出っ張ろうとする時には、軟骨の膜が破れそうになって強い痛みを引き起こします。
すなわち頚椎なら頚部痛、腰椎なら腰痛が出ます。出っ張りきってしまうと局所の痛みは引いてくる事がありますが、出っ張った軟骨自体が神経を押すことで今度は神経の症状を引き起こします。頚椎なら上肢と下肢のしびれや麻痺、腰椎なら下肢のしびれや麻痺がでます。このため典型的なヘルニアでは初期には頚・腰部痛、その後上・下肢の痛み、と経時的に痛みが変化することがあります。ヘルニアは徐々にではなく急に出っ張る事が多いので、痛みなどの症状も非常に強い事が多いですが、多くは薬物療法、理学療法、安静加療などで3ヵ月程度で引っ込んでいきます。
痛みに対しては薬物療法や、ペインクリニックと連携したブロック療法、充実したリハビリテーションによる理学療法、入院による安静加療などを行います。痛みや麻痺が強い場合には手術療法を選択する場合もあります。
脊椎すべり症
主に腰の背骨(腰椎)で発生することが多いですが、首の背骨(頸椎)にもあります。骨同士の間の支持機構が破綻し、脊椎がずれてくることをすべり症と言います。変形に伴う変性すべり症、分離症が原因となる分離すべり症があります。すべり症になると骨同士ががたつき、不安定性による腰痛や、脊柱管狭窄による神経症状を起こす事があります。
筋力強化やリハビリテーションなどの保存加療が中心となりますが、症状が強い場合には手術を要する場合もあります。
脊椎靭帯骨化症
脊柱管の中には後縦靱帯と黄色靱帯という靱帯が縦走しています。これが骨に変化(骨化)してしまうことで、肥厚して神経を圧迫してしまう事があります。これを靱帯骨化症と呼びます。
日本人は民族的に靱帯骨化症が多く、また遺伝性もあることが最近言われております。縦走している柔らかいはずの靱帯が骨化してしまうので、脊椎の動きが悪くなることがあります。また骨化が悪化してくると、広範囲で強く神経を圧迫してきます。
通常進行はゆっくりですので、症状に気付かない事も珍しくありません。しかし本来脊椎の中の神経は、水風船の中に浮いている状況ですが、靱帯骨化による硬い骨で覆われてしまう事で、ちょっとした衝撃や外傷で神経に強いダメージをうけます。神経症状が強い場合には手術を要しますが、骨化が広範囲に及んでいることが多いため、頚椎や胸椎の場合には危険を伴う大手術となることもあります。このため早期の正確な診断を要します。当院では県内で唯一、前方骨化浮上術を施行しています。また大きな手術を要する場合には、脊椎専門病院と連携をとって対応する事が可能です。
側弯症
県内で唯一専門外来を行っています。思春期特発性側弯症、変性側弯症、いずれに対しても十分な実績に伴う加療を行います。コルセット装着やリハビリテーションなどの保存加療を行います。手術を行う場合には大きな手術になることが多く、脊椎専門病院と連携をとって対応する事が可能です。
スポーツ外傷
スポーツ外傷とは
通常スポーツを行う場合には、日常生活よりも大きなエネルギーを伴います。一旦コントロールを失うと、時に通常よりも大きな外傷を引き起こすことがあります。スポーツの場合にさらに問題になるのは、通常よりも早期復帰を要することが多い、というところです。早期に復帰するためには早期リハビリが、外傷の治癒には安静が、それぞれ必要です。この矛盾した問題を、効率よく、かつ安全に解決するために、最新の知見を有した専門医の診察を要します。当院のスタッフは全員最新の知見を有し、必ずや皆様のお手伝いをできると考えております。
膝関節
多くのスポーツが走って行われるため、膝関節に比較的多く起こります。半月板損傷、前十字靭帯損傷、後十字靭帯損傷、側副靭帯損傷などがあります。半月板損傷や側副靭帯損傷は保存的加療で対応できることもありますが、前十字靭帯損傷はほぼ手術を要します。保存的加療の場合には適切な装具、リハビリテーションを駆使し、早期復帰に対応します。
前十字靭帯損傷は他から腱を移植する形成術を行います。この手術法は1ルート、2ルートの再建があり、採取する腱もいくつか選択肢があり、いずれも利点・欠点があります。選択肢は多い方が良いのは当然であり、当院はいずれも対応可能です。その患者様に一番適した手術方法を選択することができます。
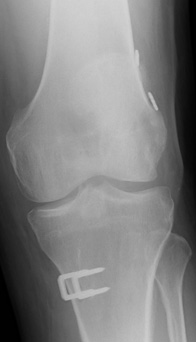
繊細な対応を要するスポーツ外傷だからこそ、一人ひとりにベストな手術法を選択しています。またプロスポーツ選手の執刀を数多く手掛けているスタッフもおり、万全の手術対応が可能です。
足関節
スポーツでは足関節の靭帯損傷も数多く発生します。おもに外側の靭帯損傷が多くみられますが、複合靭帯損傷を引き起こす場合があります。多くの場合に、捻挫の診断のもと放置される傾向がありますが、靭帯損傷が重度の場合には関節不安定性が生じ、これを放置すると関節変形を生じます。それを避けるためには、受傷早期に正しい診察のもと、正確な診断を要します。場合により手術に移行せざるを得ないこともありますが、長期的に良好な結果を得られるために最善の加療を行っています。
股関節
股関節のスポーツ外傷は近年多数報告されてきています。股関節唇損傷や、FAI(Femoro-Acerabulae Impingement)などが問題となります。いずれも診断が非常に困難であり、また見逃されることも多々あります。当院では豊富な経験に伴う正確な診断のもと、リハビリを併用した保存加療で対応しており、保存加療抵抗性の場合にも、「股関節鏡」を用いて加療を行うことができます。本県ではまだ浸透しておりませんが、当院であれば対応可能です。是非ご相談ください。
骨粗鬆症
骨粗鬆症とは
一言でいえば、骨がもろくなってしまう状態のことを指します。以前はそれに対して、転ばないように気を付けて頂き、ビタミン剤処方等でみておりましたが、近年の高齢化社会に伴い、その重要性が取り沙汰されるようになってきております。
骨は常に作る(=骨形成)ことと、壊す(骨吸収)ことを繰り返しています。高齢、特に閉経後の女性では骨形成が弱くなり、結果として骨吸収が骨形成を上回り、骨粗鬆症が起こるといわれています。これに対して、骨形成をふやしたり、骨吸収を減らしたりするお薬があります。
骨粗鬆症は、分子生物学に基づいた最新の研究や知見が続々出てきており、今やその治療にも最新の知識を有した医師があたる必要があります。当院では最新の知見のもと、それぞれ患者さんに適したオーダーメイド治療を行っています。お気軽にご相談ください。
骨形成促進剤
骨を作る機能(骨形成能)を促進するお薬です。PTHや抗スクレロスチン抗体製剤などがあり、強力な効能が報告されています。当院では早期から取り入れており、県内トップクラスの実績をあげています。うまく使うことで、早期に良好な効果が得られ、痛みに対しても効果が出ることがあります。ただし適応は限られるため、豊富な実績に基づいた加療が必要となります。注射製剤のみのため、投与が簡単ではないですが、相応の効果が期待できます。当院では安全かつ効果的に加療を行うことができます。是非一度ご相談ください。
骨吸収抑制剤
骨を壊す機能(骨吸収能)を抑制するお薬です。内服でのビスフォスフォネート製剤、SERMs製剤、注射の抗RANKL抗体製剤などがあります。ビスフォスフォネート製剤は、骨粗鬆症学会指針に則り当院でも基本加療の一つですが、骨密度改善効果だけではなく、近年さまざまな問題点が挙がっています。当院整形外科では最新の知見に基づき、安全な加療を行っております。
また抗RANKL抗体製剤は半年に一回の注射ということと、その効果から普及してきています。当院は県内で先駆けて導入し、非常に良好な効果をあげつつあります。薬剤によっては顎骨壊死などの歯科領域合併症の報告もありますが、当院では、最大の特徴である、口腔外科との緊密な連携がある事で、休薬期間を設けたり、他の薬への変更などを相談しながら、安全に加療を行っています。是非一度ご相談ください。



